1Pécsi Tudományegyetem, Klinikai Központ, I. Belgyógyászati Klinika, Pécs
2Pécsi Tudományegyetem, Klinikai Központ, I. Belgyógyászati Klinika, Pécs
3Pécsi Tudományegyetem, Klinikai Központ, I. Belgyógyászati Klinika, Pécs
4Pécsi Tudományegyetem, Klinikai Központ, I. Belgyógyászati Klinika, Pécs
Az ivabradin hatása a bal kamrai remodellingre, illetve a betegek életminőségére: két SHIFT-alvizsgálat eredményeinek ismertetése
2011-12-14A krónikus pangásos szívelégtelenség gyakori, magas morbiditással és mortalitással járó betegség. A SHIFT-vizsgálat célja az ivabradin szívfrekvencia-csökkentő hatásának vizsgálata volt krónikus szívelégtelenségben szenvedő betegekben.
A nagy SHIFT-vizsgálat után 1 évvel két további alvizsgálat eredményét közölték 2011 augusztusában.
A szívultrahangos alvizsgálat célja az ivabradin hatás megítélése volt a kamrai remodellingre és a balkamra-funkcióra szisztolés szívelégtelenségben. Az ivabradin terápia 8 hónap után csökkentette a balkamrai végszisztolés térfogat indexet (LVESVI), szemben a placebóval (–7,0±16,3 vs. -0,9± 17,1 ml/m2, p<0,001). Emellett az ivabradin a placebóval szemben javította a bal kamrai végdiasztolés térfogat indexet (LVEDVI) és az ejekciós frakciót. Továbbá kiderült, hogy a nagy SHIFT-vizsgálat elsődleges végpontjainak (kardiovaszkuláris mortalitás és a kórházi felvétel romló szívelégtelenség miatt) előfordulása összefüggést mutatott a LVESVI változásával.
A másik alvizsgálatban az ivabradinnal kezelt szisztolés szívelégtelen betegek egészséggel összefüggő életminőségének (HQoL-health-related quality of life) változását mérték, amelyhez a „Kansas City Cardiomyopathy Questionnaire” (KCCQ) kérdőív „overall summary score” (OSS) és „clinical summary score” (CSS) pontrendszereit használták fel. Az alvizsgálat azt mutatta, hogy 12 hónap után az ivabradin okozta szívfrekvencia-csökkenéssel (–10,1/perc; placebóhoz korrigált, p<0,001) parallel javultak a KCCQ pontszámai (CSS+1,8, OSS+2,4; placebóhoz korrigált, p=0,02 és p<0,01), valamint csökkent az elsődleges összetett végpont előfordulása.
A két alvizsgálat igazolta, hogy az ivabradin okozta szelektív szívfrekvenciacsökkentés szisztolés szívelégtelen betegekben nemcsak megállítja a remodellinget, és javítja a balkamra-funkciót, hanem jótékony hatással van a betegek életminőségére (HQoL) is. A változásoknak köszönhetően csökken a betegek morbiditása és mortalitása, és ezzel párhuzamosan javul a túlélésük.
A fejlett társadalmak egyik leggyakoribb betegsége a krónikus pangásos szívelégtelenség, amely a populáció mintegy 2-3%-át érinti. A rendelkezésre álló korszerű terápiák ellenére a betegség prognózisa továbbra is rossz, a szívelégtelenség miatt kórházban kezelt betegek 4 éves túlélése csupán 50% (1).
A SHIFT (Systolic Heart failure treatment with the If inhibitor Trial) célja az volt, hogy összefüggést igazoljon a szelektív If-csatorna-gátlással elért szívfrekvencia-csökkenés és a kardiovaszkuláris klinikai végpontok között krónikus pangásos szívelégtelenségben szenvedő betegekben. Azt találták, hogy az ivabradin terápia, ráépítve a beteg korábbi, szívelégtelenség miatt szedett gyógyszereire, 18%-kal csökkenti (p<0,0001) a két elsődleges végpont előfordulását (kardiovaszkuláris mortalitás és a kórházi felvétel szívelégtelenség miatt) (2, 3).
Az alábbiakban ismertetendő két alvizsgálatot a SHIFT-vizsgálat részeként végezték.
A szívizom remodelling központi helyet foglal el a szívelégtelenség patofiziológiájában (4) és elfogadott prognosztikai faktor a szívelégtelen betegek esetén. A bal kamra tágulása összefüggést mutat a kardiális történések emelkedett rizikójával (5), mivel az ejekciós frakció csökkenése erőteljes prediktora a kardiovaszkuláris morbiditásnak és mortalitásnak (6). A SHIFT szívultrahangos alvizsgálat éppen az előbbiekben bemutatott ismereteken alapul, vagyis morfológiai és funkcionális változások igazolása révén próbálja az ivabradin jótékony hatását megmutatni a kardiális remodellingre és a balkamra-funkcióra. Néhány korábban végzett kísérleti tanulmányban már vizsgálták az ivabradin remodellingre gyakorolt hatását (7, 8).
A szívelégtelenség egy súlyos progresszív betegség, amely jelentősen befolyásolja a betegek egészséggel összefüggő életminőségét (továbbiakban – HQoL; Health-related Quality of Life) (9). A betegeknek az életminőség (például a tünetek hatása a szociális, érzelmi, munkahelyi funkcionálásukra) ugyanolyan fontos, mint a hosszú élet (10), mivel a szívelégtelenség a betegek életminőségét jobban befolyásolja, mint sok más krónikus betegség (11). Ráadásul a krónikus szívelégtelen beteg életminősége az egyéb krónikus betegségekhez képest is rosszabb, ami sajnos a magasabb morbiditási és mortalitási adatok területén is megjelenik (12, 13). A HQoL lényegében nem más, mint a betegségek, vagy éppen a gyógyszerek mindennapi életünkre, egészségünkre gyakorolt hatásának (például a tünetek megléte, napi aktivitás mértéke, szubjektív közérzet állapota) egy szubjektív mértéke (14). Ezért a HQoL becslése, felmérése különösen fontos a krónikus, súlyos betegségekben (például a szívelégtelenségben), mivel ezekben az állapotokban a kezelés egyik elsődleges célja a tünetek mérséklése, a napi aktivitás, funkcionálás helyreállítása és a betegség közérzetet befolyásoló hatásainak csökkentése.
Az alvizsgálat célja volt a szelektív szívfrekvencia-csökkentő ivabradin hatásának igazolása az életminőségre (HQoL) szisztolés szívelégtelen betegekben, valamint annak bizonyítása, hogy az életminőség változása befolyásolja-e a primer összetett végpontok előfordulását.
Módszerek
A SHIFT nemzetközi, randomizált, placebokontrollált, kettős vak klinikai vizsgálat volt, amely 37 ország 677 centrumában folyt 2006 októbere és 2010 márciusa között. A randomizált betegek közepes, vagy súlyos szívelégtelenségben szenvedtek. A beválasztható betegek 18 év felettiek voltak, akiknél stabil szinuszritmus és 70/perc feletti nyugalmi szívfrekvencia volt regisztrálható 5 perces nyugalmi periódus után. A randomizáció további kritériuma volt a 35%, vagy az alatti ejekciós frakció, 4 hetes stabil klinikai állapot (NYHA státus) és a randomizációt megelőzően egy éven belül kórházi felvétel szívelégtelenség miatt. Természetesen az összes bevont szívelégtelen beteg az aktuális irányelveknek megfelelő terápiában részesült, ami tartalmazhatott béta-blokkolót is.
14 napos run in periódus után (amelynek lényege a klinikai állapotnak és a ki-, valamint beválasztás szempontjainak ellenőrzése) 6558 beteget két csoportba randomizáltak (3268 ivabradin, 3290 placebocsoport). Az ivabradin és a placebo kezdő dózisa 2×5 mg volt, amit a szívfrekvencia-változás és a tolerábilitás függvényében 2×7,5 mg-ra emelhettek, vagy 2×2,5 mg-ra csökkenthettek a vizitek alkalmával, melyet kezdetben a 14., azután a 28. napon; majd minden 4. hónapban végeztek.
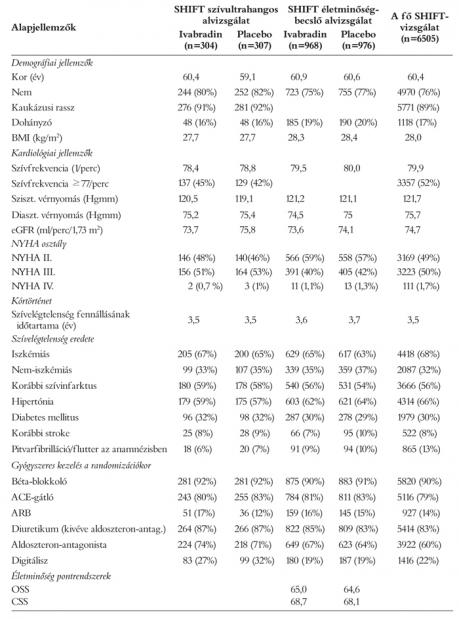
A SHIFT szívultrahangos alvizsgálat a fő SHIFT-vizsgálat részeként 21 országban, azon belül 89 centrumban történt. Minden betegnél egy kiindulási és egy 8 hónapos mérés történt. Azért 8 hónap vizsgálati idő lett választva, mert úgy gondolták, hogy az ivabradin remodellingre mérhető hatásának kifejlődéséhez legalább ennyi időre van szükség, mivel a legtöbb beteg ACE-gátlót és béta-blokkolót is szedett, amelyek szintén jótékonyan befolyásolják a kamrai remodellinget. A vizsgálat primer végpontja a bal kamrai végszisztolés térfogatindex (továbbiakban LVESVI) változása volt 8 hónap alatt. A másodlagos végpontok a bal kamra végdiasztolés térfogatindex (továbbiakban LVEDVI), a bal kamrai végszisztolés térfogat (továbbiakban LVESV), a bal kamrai végdiasztolés térfogat (továbbiakban LVEDV) és a bal kamrai ejekciós frakció (LVEF) voltak ezen időszak alatt. A harmadlagos végpontok a bal pitvari végszisztolés térfogatindex, a bal kamrai diasztolés diszfunkció mértéke, a mitralis regurgitáció mértéke, a jobb kamrai „performance” index, és a jobb kamrai áramlási csúcs sebesség (RV wave peak velocity-Dopplerrel mérve) voltak. Az elsődleges és másodlagos végpontok kétdimenziós csúcsi kettő, illetve négyüregű nézetből voltak meghatározva. A nem egyértelmű, nem megfelelő minőségű felvételeket kizárták a vizsgálatból.
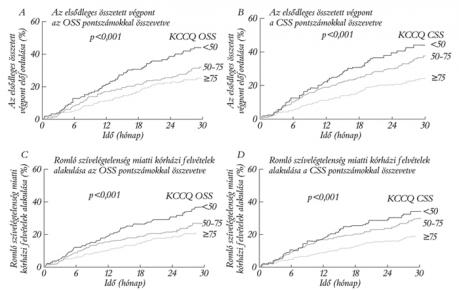
A HQoL méréséhez a betegségspecifikus „Kansas City Cardiomyopathy Questionnaire” (továbbiakban KCCQ) kérdőívet használták a kiinduláskor, a 4., 12. és 24. hónapban, valamint a vizsgálat utolsó vizitjén. Ezt a kérdőívet azért fejlesztették ki, hogy legyen egy közérzetet, egészségi állapotot felmérő módszer szívelégtelenségben, ami validált, megbízható (11). Figyelembe kell azonban venni, hogy a HQoL egy szubjektív élmény, érzés, tapasztalás, ami egyénenként különböző és ezért nehéz csoportszinten mérni. Ez az összetett módszer két összegző pontszámot tartalmaz, amelyekkel jól lehet szemléltetni a változásokat. Az általános összegző pontrendszer (overall summary score; továbbiakban OSS) a fizikai korlátokat (teljesítőképességet), a tüneteket, az életminőséget és a szociális korlátokat szemléltette. A klinikai összesítő pontrendszer (clinical summary score; továbbiakban CSS) pedig csak a fizikai korlátokat és a beteg tünettárát tükrözte. A legmagasabb pontszám minden esetben a legjobb egészségi állapotot jelentette. Minden beosztás 0-tól 100-ig terjedt. Ahhoz, hogy párhuzamot vonjanak a végpontok és az életminőség között, a placebocsoportot 3 részre osztották a kezdeti OSS és CSS pontszám alapján (<50, 50–75, 75≤), majd elemezték a fő SHIFT-vizsgálat elsődleges és másodlagos végpontjainak (halál bármilyen okból, illetve kórházi felvétel bármilyen okból) előfordulási rizikóját az egyes pontszám intervallumokban. Az elkülönítő ponthatárok a megelőző vizsgálatok alapján lettek meghatározva (ahol már használták ezt a pontrendszert). Eredetileg a betegeket 4 csoportra osztották, de a két legkisebb pontszámú csoport (<25, 25–50) össze lett vonva ebben a vizsgálatban, mivel relatíve kevés beteg esett ezekbe a kategóriákba.
Eredmények
A szívultrahangos alvizsgálatba a kiválasztott 613 betegből a vizsgálat kezdetekor 611 került bevonásra (304 ivabradin és 307 placebo). 200 beteg ki lett zárva a követés során, így tehát 411 beteg (67%) maradt a kiértékelésre. A kizárás fő oka a szívultrahangos felvétel elégtelen minősége volt (104 beteg esetén az endocardium határának életlensége, megbízhatatlan bal kamrai térfogat meghatározás), 34 betegnél nem a meghatározott időpontban végzett vizsgálat és 9 betegnél az apicalis 2 és/vagy 4 üregű mérés hiánya. Emellett 36 beteg elhunyt és 17 beteg kiszállt a vizsgálatból.
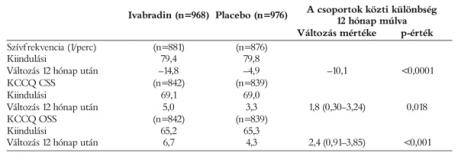
Az alvizsgálat beteganyagának kiindulási tulajdonságai az 1. táblázatban láthatóak (1. táblázat). A betegek átlagos életkora 59,7 év volt. A betegek jelentős része férfi volt (81%) és a kaukázusi rasszba tartozott (91%). Az átlagos nyugalmi frekvencia a vizsgálat kezdetén 78,6±9,1/perc volt és a szívelégtelenség etiológiája 66%-ban iszkémiás eredetű volt. A populáció egyenlő arányban elosztva a NYHA II és III osztályba tartozott. A betegek 92%-a szedett béta-blokkolót és 94%-a RAAS-gátlót. A leggyakoribb béta-blokkolók a carvedilol, bisoprolol és a metoprolol-succinat voltak. Az alvizsgálatban résztvevők tulajdonságai hasonlóak voltak a teljes SHIFT-vizsgálat populációhoz (1. táblázat). Az átlagos kezelési időtartam az alvizsgálat alatt 8,1 hónap volt (7, 8, 8, 3), majd az átlagos követés a 8 hónapos vizsgálat után még 16,1 hónap (13–19,9). Az átlagos ivabradin dózis 6±1,6 mg volt, mely mellett a szívfrekvencia 14,7±11,4/perccel csökkent 63,5±9,5/percre a 8 hónap alatt az ivabradin csoportban, szemben a placebóval (5,8±10,8/perccel 72,2±12,4/percre).
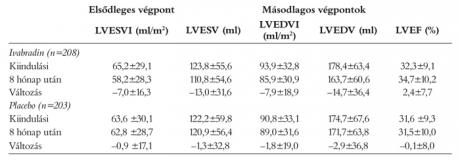
Az átlagos kezdeti LVESVI hasonló volt az ivabradin és a placebocsoportban (65, 2, 29, 1, 63, 6, 30, 1, 2). Ivabradin kezeléssel a 8 hónap alatt szignifikánsan csökkent a betegek LVESVI a placebocsoporthoz képest (–7,0±16,3 vs. –0,9±17,1 ml/m2, p<0,001) (2. táblázat). Ráadásul több betegnek csökkent jelentősebben, 15% vagy afeletti mértékben a bal kamrai végszisztolés indexe az ivabradin csoportban, placebóval szemben (38% vs. 25%, p=0,005) (1. ábra). Az ivabradin okozta LVESVI-csökkenés hasonló volt az összes alcsoportban. Például az iszkémiás- nem-iszkémiás eredetű szívelégtelenség esetén (–5,51 vs. –,61 ml/m2), vagy például a kezdeti 32% alatti és feletti LVEF-alcsoportban (–6,08 vs. –5,77 ml/m2).
A másodlagos végpontok paramétereinek változásai a 8 hónap alatt az ivabradin és a placebocsoportban a 2. táblázatban láthatóak. A bal kamra ejekciós frakciója az ivabradin csoportban 2,4±7,7%-al növekedett, de a placebocsoportban ez lényegében változatlan maradt (–0,1±8,0%). Az ivabradinos betegek 36%-ánál 5% vagy afeletti ejekciós frakciónövekedés volt, ezzel szemben a placebocsoport mindössze 23%-ánál volt ilyen mértékű javulás (p=0,003) (1. ábra).
A harmadlagos végpontok limitált számú betegnél voltak értékelhetőek. Nem volt lényegében szignifikáns változás egyik csoport tekintetében sem.
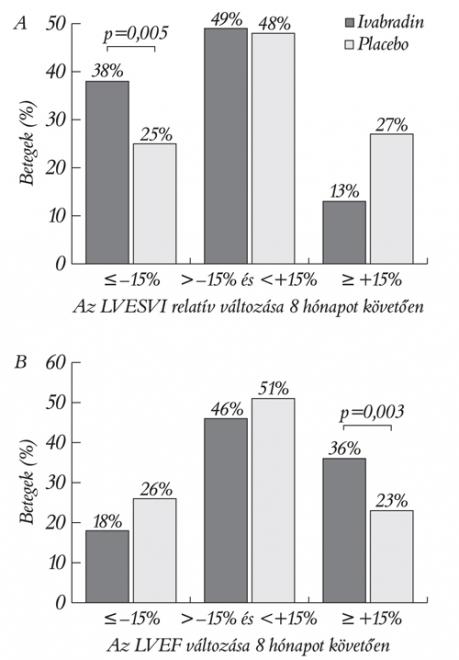
Mivel a vizsgálat kezdeti szívultrahangos paramétereinek értékét, erejét legjobban a bal kamra szisztolés funkció fejezi ki, ezért a placebocsoport LVESVI-értékeit a medián mentén két részre osztották (59 ml/m2) és azt találták, hogy a fő vizsgálat primer összetett végpontjainak előfordulása szignifikánsan gyakoribb volt a magasabb LVESVI-csoportban (HR: 1,62 95% konf. Intervallum: 1,03–2,56, p=0,04) (2. ábra).
Az ejekciós frakció és a frekvencia között fordított kapcsolat áll fenn (r= –0,17, p=0,0006). Ha a medián mentén a kiindulási szívfrekvenciát szétválasztották két csoportra, azt találták, hogy azon betegeknek, akiknek 77/perc felett volt a kezdeti frekvenciájuk, nagyobb bal kamrai térfogatuk (LVESVI: 68,1±29,3 ml/m2 vs. 61,8±30,3 ml/m2, p=0,019) és alacsonyabb ejekciós frakciójuk (29, 4, 9, 0, 33, 1, 8, 8, 0, 00, 1) volt a kiinduláskor.
Az életminőséget vizsgáló tanulmányba összesen 1944 beteget (968 ivabradin és 976 placebo) vontak be 24 országból. Az átlagos követési idő 24,5 hónap volt (max. 29,3 hónap). A kizáró kritériumok között szerepelt a 12. hónap előtti halál (123 ivabradin és 157 placebo), az együttműködés visszavonása, vagy az értékelhetetlen adatok (vagy a beteg nem látogatta a vizitet, vagy a kérdőív hiányos volt).
A 1. táblázat a betegek kiindulási jellemzőit mutatja. A betegek átlagéletkora 60,7 év és 1478 (76%) férfi volt. Több beteg tartozott NYHA II (58%), mint NYHA III-IV osztályba (42%). Az átlagos ejekciós frakció 28,3%, míg az átlagos szívfrekvencia 79,8/perc volt. A kezdeti átlagos OSS-érték 64,8 (SD 19,9) és a CSS-érték 68,4 (SD 20,3) volt.
A KCCQ-populációt a kezdeti OSS-értékek alapján 3 osztályra osztották (<50; <75; 75≤). Amint az várható volt, a magasabb kiindulási pontszámú betegek rövidebb ideje voltak szívelégtelenek, és jobb volt a NYHA-beosztásuk, alacsonyabb volt a szívfrekvenciájuk is, és kevesebb szívinfarktus, magasvérnyomás-betegség, cukorbetegség és agyi érkatasztrófa szerepelt az anamnézisükben.
A kórházi felvételek száma és a mortalitás emelkedett, ahogy a kiindulási KCCQ-értékek csökkentek (3. ábra). Bármelyik pontrendszerben (OSS, CSS), az 50 pont alatti érték szignifikánsan magasabb rizikót jelentett az elsődleges összetett végpont elérésére (CSS, p=0,002; OSS, p=0,007), összehasonlítva a 75 feletti értékkel (3. ábra).
12 hónap után az ivabradin a KCCQ-populációban 14,8/perccel (SD 12,0) csökkentette a szívfrekvenciát, szemben a placebóval (–4,9/perc; SD 12,0).
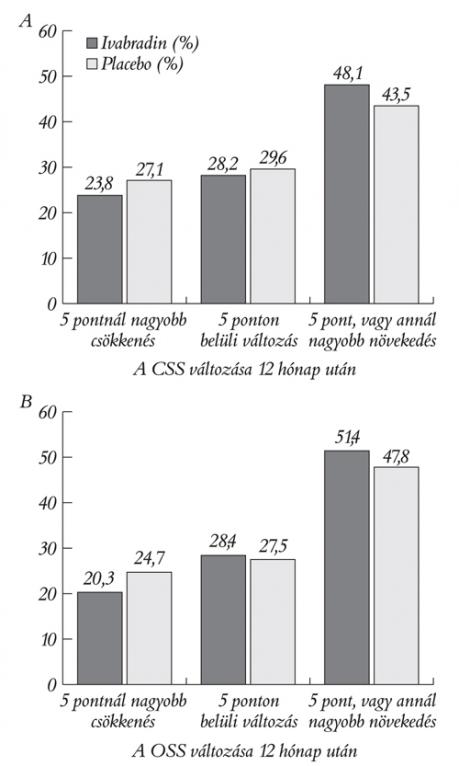
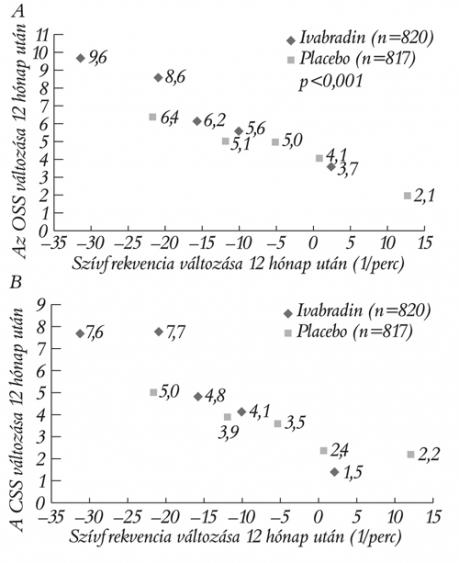
Az életminőség változása szoros összefüggést mutatott a szívfrekvencia változásával is, mind a CSS, mind az OSS esetén (p<0,001, p<0,001) (4. ábra). Minél nagyobb volt a frekvenciacsökkenés, annál jelentősebb javulás volt az OSS- és CSS-pontokban. Az ivabradin csoportban a CSS-érték 1,8 ponttal (95% CI 0,30–3,24, p=0,018), az OSS-érték 2,4 ponttal (95% CI 0,91–3,85 p<0,001) nagyobb javulást mutatott, mint a placebocsoportban (3. táblázat). Az 5. ábra szintén az ivabradin előnyét mutatja az életminőség-változás terén a placebóval szemben (5. ábra).
A SHIFT fő vizsgálatának eredményeihez hasonlóan az utolsó viziten a betegek 29%-a mutatott NYHA osztálybéli javulást az ivabradin csoportban, a placebo 24,2%-os javulásával (p=0,0156) szemben.
Következtetések
Mindkét SHIFT-alvizsgálat eredményesnek bizonyult.
Az eredmények alapján az ivabradin terápia segítségével a kardiális remodelling visszafordítható, javul a balkamra-funkció, szignifikánsan csökken a bal kamrai térfogat (LVESVI) és nő az ejekciós frakció már 8 hónap kezelés után. Az eredményeknek fontos klinikai célja van, mivel az utóbbi időben kiderült, hogy a kardiális remodelling a szívelégtelenség progressziójában központi helyet foglal el. A vizsgálat feltárta a kapcsolatot a kedvezőtlen klinikai kardiovaszkuláris kimenetel és a szívultrahangos paraméterek változása között. Az LVESVI 59 ml/m2 feletti kezdeti értéke 62%-kal növelte a relatív rizikót a fő vizsgálat primer összetett végpontjainak előfordulására, szemben az 59 ml/m2 alatti értékkel. Ez az analízis azt sugallja, hogy kapcsolat van a kezelésfüggő balkamra-funkció javulása és a szívelégtelenség prognózisa között. Statisztikailag szignifikáns, noha gyenge fordított kapcsolat volt látható a szívfrekvencia és az ejekciós frakció változása között. Ha a szívfrekvencia jelentősen csökkent, akkor az ejekciós frakció jelentősen nőtt a követés során.
A SHIFT életminőséget vizsgáló prospektív tanulmányában a szisztolés szívelégtelen betegek szívfrekvenciája kapcsolatot mutatott az egészséggel összefüggő életminőséggel. Még fontosabb, hogy az ivabradin okozta szívfrekvencia-csökkenéssel együtt növekedett a HQoL, az életminőség javulásával pedig parallel csökkent az elsődleges összetett végpont előfordulása, és javult a túlélés. Az ivabradin okozta 10/perces szívfrekvencia-csökkenés több betegnél javította a HQoL értékét 12 hónap alatt, mint a placebocsoportban. Ez az alvizsgálat azt is igazolta, hogy az ivabradin okozta szívfrekvencia-csökkentés súlyos szisztolés szívelégtelenségben csökkenti a kórházi felvételek számát és javítja a NYHA funkcionális állapotot, és egy kedvező fordulatot okoz az életminőségben. Szemben a béta-blokkolóval, amely ugyan hasonló szívfrekvencia-csökkentést okoz, és csökkenti a mortalitást is, viszont nem eredményezi a HQoL javulását (15).
Az ivabradin okozta szívfrekvencia-csökkenés mértéke is kapcsolatban van a HQoL javulásának fokával. A HQoL, amelyet a KCCQ betegségspecifikus módszerrel elemeztek, fordított összefüggést mutat a kardiovaszkuláris halálozással és a kórházi felvételek számával szívelégtelenségben.
A két alvizsgálat eredményei igazolták, hogy az ivabradin okozta szelektív szívfrekvencia-csökkentés szisztolés szívelégtelen betegekben nemcsak megállítja a kardiális remodellinget, és javítja a balkamra-funkciót, hanem kifejezetten jótékony hatással van a betegek életminőségére (HQoL). Az említett változásoknak köszönhetően pedig csökken a szívelégtelen betegek morbiditása és mortalitása, és ezzel párhuzamosan javul a túlélésük.
Cikk értékelése
| Eddig 1 felhasználó értékelte a cikket. |

Hozzászólások